아침에 첫 발을 내딛을 때 발뒤꿈치가 찌르듯 아프다면
족저근막염 — 발바닥 근막이 반복적인 미세손상으로 예민해진 상태입니다.
아침에 자리에서 일어나 처음 발을 딛는 순간 발뒤꿈치가 심하게 아픕니다. 몇 발자국 걷고 나면 나아지지만, 오래 서있거나 걷고 나면 다시 욱신거립니다. 통증이 오래되면 걷는 자세가 바뀌어 무릎, 골반까지 영향을 줄 수 있습니다.
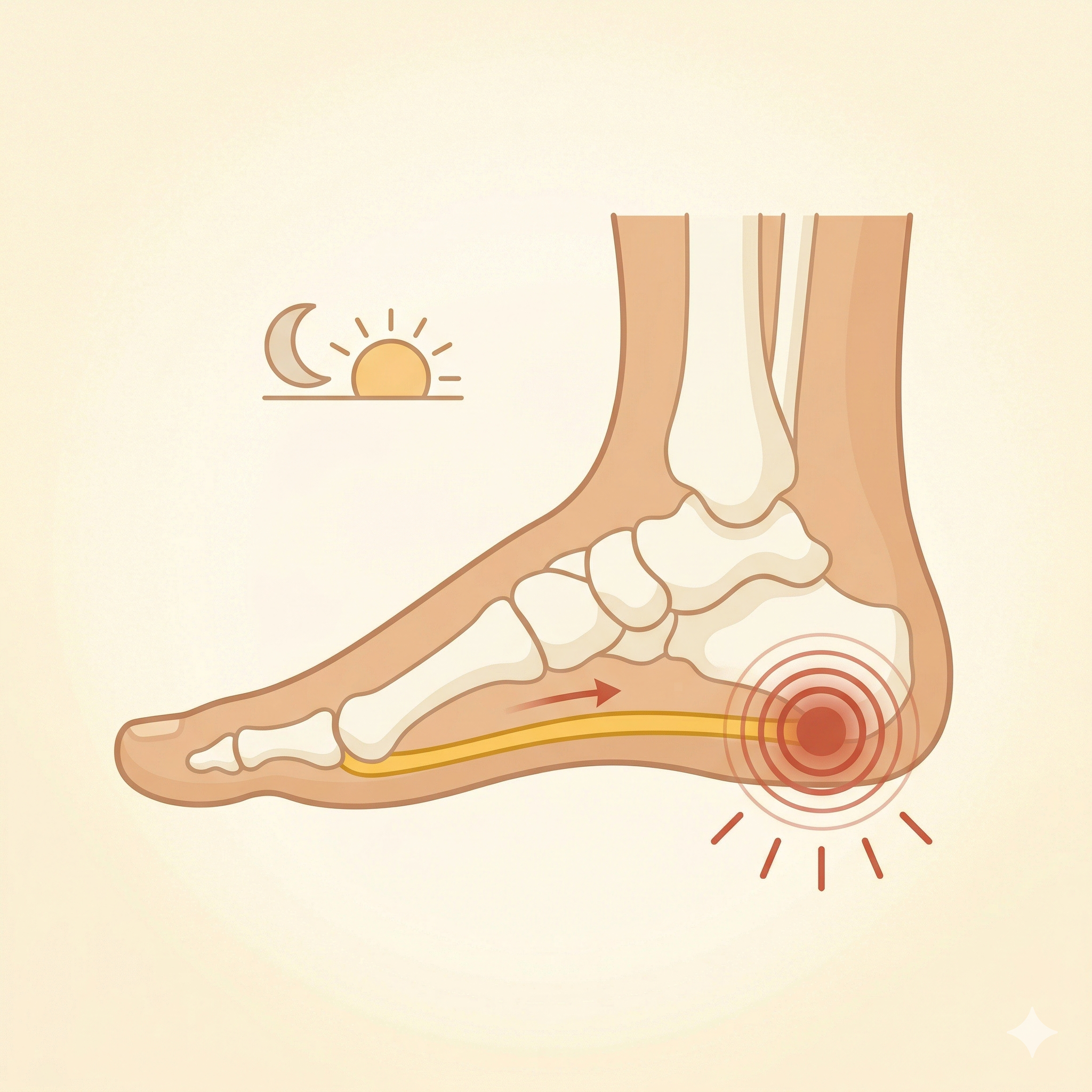
바로 답: 족저근막은 발뒤꿈치에서 발가락까지 연결된 두꺼운 근막 조직입니다. 걷거나 달릴 때 반복적인 스트레스로 미세손상이 쌓이면 뒤꿈치 안쪽 통증이 발생합니다. 아침에 특히 심한 이유는 수면 중 수축된 근막이 첫 발에 갑자기 늘어나기 때문입니다.
이럴 땐 감별 진료가 필요합니다
- 발에 부종과 발열이 동반될 때 → 감염·다른 원인 감별 필요
- 외상 후 체중 지지가 불가능할 때 → 골절 감별 필요
- 안정 시에도 야간 통증이 지속될 때 → 다른 원인 감별 필요
- 발 저림이나 감각 이상이 동반될 때 → 신경 포착 감별 필요
이 페이지에서 알려드리는 핵심 3가지
- 왜 아침 첫 발에 특히 심한지
- 족저근막염이 왜 재발하는지
- 발 기능을 회복하는 순환 치료 접근
이런 증상이라면 족저근막염을 의심해볼 수 있습니다
- 아침 첫 발에 뒤꿈치가 찌르듯 아프다 (몇 분 후 나아짐) — 수면 중 단축된 족저근막이 아침 첫 발에 갑자기 늘어나며 손상 부위가 자극됩니다.
- 오래 앉았다 일어설 때 발뒤꿈치 통증 — 앉아서 휴식 중 근막이 다시 수축된 후 갑자기 체중을 싣는 상황에서 통증이 재현됩니다.
- 장시간 서있거나 걷다 보면 발바닥·뒤꿈치가 욱신거린다 — 누적 부하로 이미 예민해진 근막에 반복 자극이 가해집니다.
- 맨발로 걸으면 특히 아프다 — 쿠션이 없는 맨발 보행 시 발뒤꿈치에 직접 충격이 가해져 통증이 심해집니다.
- 발 아치(오목한 부위)를 누르면 압통이 있다 — 족저근막 부착부(뒤꿈치뼈 안쪽)를 엄지손가락으로 누르면 심한 압통이 나타납니다.
족저근막염의 원인
족저근막은 발의 아치를 지탱하고 보행 시 충격을 분산하는 역할을 합니다. 이 근막에 반복적인 스트레스가 가해지면 미세손상이 쌓이고 염증 반응이 생깁니다. 단순한 염증이 아닌 근막 변성이 동반된 경우도 있어 만성화되기 쉽습니다.
- 과도한 반복 부하 — 장시간 서있기, 걷기, 달리기로 근막에 반복 스트레스가 누적됩니다.
- 종아리 근육 단축 — 종아리와 아킬레스건이 짧아지면 족저근막에 더 많은 장력이 가해집니다.
- 발 아치 이상 — 평발(아치 낮음)이나 요족(아치 높음)은 족저근막 부하 패턴에 영향을 줍니다.
재발이 잦은 이유
통증이 줄어들면 회복됐다고 생각하기 쉽습니다. 그러나 통증 감소 후에도 족저근막의 변성과 종아리 근육 단축이 해결되지 않으면 재발하는 경우가 많습니다. 발 내재근 강화와 보행 패턴 교정이 재발 예방의 핵심입니다.
온찜질(하루 2-3회, 15-20분)로 혈액순환을 촉진하는 것이 도움이 됩니다.
연세신명에서는 이렇게 접근합니다
족저근막염은 근막 염증 완화와 발 기능 회복, 보행 패턴 교정이 함께 이루어져야 재발을 줄일 수 있습니다.
- 1단계: 진정
순환 HD로 족저근막 부착부의 염증과 신경 민감도를 낮춥니다. 뒤꿈치 통증을 완화하고 일상 보행이 편안해지도록 합니다. - 2단계: 활성 (순환 PT)
발 내재근을 강화해 발 아치 지지력을 키웁니다. 종아리 근육(비복근·가자미근) 유연성을 회복하고, 발 아치 지지 훈련을 진행합니다. - 3단계: 통합
보행 검사로 발 착지 패턴(발뒤꿈치 착지 vs 중족부 착지)을 분석합니다. 운동화 선택 안내와 체중 분산 패턴 교정으로 재발을 예방합니다.
* 온찜질(하루 2-3회, 15-20분)을 권장합니다. 온찜질은 혈액순환을 억제하므로 권장하지 않습니다.
자주 묻는 질문
아침에 왜 특히 심하고 걷다 보면 나아지나요?
수면 중 발을 올린 채로 있으면 족저근막이 수축된 상태가 됩니다. 아침에 처음 발을 딛는 순간 수축된 근막이 갑자기 늘어나면서 이미 손상된 부위가 자극됩니다. 걷다 보면 근막이 서서히 늘어나고 혈류가 증가하면서 통증이 줄어드는 것입니다.
발뒤꿈치 뼈돌기(골극)가 있으면 수술해야 하나요?
발뒤꿈치 골극(칼슘 침착)이 엑스레이에서 보여도 반드시 통증의 원인은 아닙니다. 많은 분들이 골극이 있어도 통증 없이 지냅니다. 족저근막염 치료는 골극 제거보다 근막과 근육 기능 회복에 초점을 맞추는 것이 먼저입니다.
충격파 치료를 받으면 낫나요?
체외충격파(ESWT)는 만성 족저근막염에서 근막 재형성을 촉진하는 효과가 있습니다. 그러나 종아리 근육 단축과 발 기능 약화가 해결되지 않으면 재발할 수 있습니다. 치료 효과를 높이려면 충격파 치료와 함께 근육 강화·보행 교정이 병행되어야 합니다.
어떤 신발을 신어야 하나요?
발뒤꿈치 쿠션이 충분하고 아치 지지가 잘 되는 운동화가 좋습니다. 쿠션 없는 플랫 슈즈나 하이힐은 족저근막에 부하를 증가시킵니다. 맞춤 깔창(인솔)이 도움이 되는 경우도 있습니다. 보행 패턴 평가 후 개인 상황에 맞게 안내드립니다.
달리기를 계속하면 더 나빠지나요?
통증이 있는 상태에서 달리기를 무리하게 계속하면 미세손상이 누적됩니다. 치료 중에는 달리기 거리와 강도를 줄이고, 발 착지 패턴을 교정하는 것이 중요합니다. 증상이 안정되면 보행 검사를 통해 달리기 복귀 시기를 결정합니다. 달리기 하지 통증 Q&A →
함께 보면 좋은 글
참고 논문
- Goff JD, Crawford R. Diagnosis and treatment of plantar fasciitis. Am Fam Physician. 2011;84(6):676-682.
- Landorf KB et al. Effectiveness of different types of foot orthoses for the treatment of plantar fasciitis. J Am Podiatr Med Assoc. 2006;96(4):322-332.
- Riel H et al. Diagnosis and classification of plantar fasciopathy — a consensus update. BMJ Open Sport Exerc Med. 2017;3(1):e000203. PMC5638137
- Digiovanni BF et al. Tissue-specific plantar fascia-stretching exercise enhances outcomes in patients with chronic heel pain. J Bone Joint Surg Am. 2006;88(8):1775-1781. PMID 16882901